授業内でコラムとして話しやすい「細菌とそれに起因する病気」をピックアップしてみました!
ニュースや本などで割とよく出てくる細菌をまとめたので、日常会話のネタにも…?
「感染したらヤバい!」系の細菌が多いので、その大変な症状やインパクトから生徒の興味関心をひきやすいかも。
主に免疫の単元のところで使えると思います。生物の関連キーワードには青マーカーをしてあるので、その用語が登場する場面・単元で使うとスムーズにコラムを披露できるかも。
食中毒の原因になる細菌
黄色ブドウ球菌

画像:農林水産省HPより
1878年に発見された最近で、細菌は直径約1.0μm。もちろん球菌。
- 常在菌の一種で、おもに人間の皮膚や髪の毛、鼻の穴のなかに生息している。
- 普段はなんでもないが、傷口があるとそこから体内に侵入し、とびひなど皮膚の感染症をおこしたり、肺炎や髄膜炎という病気の原因になったりする。
- 食中毒を引き起こすこともある。
例えば、手に傷がある人がおにぎりを握ると、傷口にいた黄色ブドウ球菌がくっつきます。それを食べた人が食中毒を起こす…という流れですね。
アトピー性皮膚炎にも関連しているとのこと。(赤い発疹の部分にこの菌がたくさんいる)
腸管出血性大腸菌(O157、O111など)

画像:農林水産省HPより
1982年に発見された、1.1~1.5 µm×2.0~6.0 µmくらいの最近。カプセルみたいな形をした桿菌です。
- 大腸菌の一種で、おもに動物の腸内に生息している。
- ほとんどの大腸菌は害がないが、O157は「ベロ毒素」という毒を出すことで、腸管出血性大腸菌感染症を引き起こす。
- 少量でも感染症を引き起こす激しい下痢や腹痛をおこして、血便が出ることもある。
- 溶血性尿毒症症候群という合併症を起こすことも。人が亡くなることもある感染症である。
- 潜伏期間は3~5日で経口感染する。
1984年に日本で初めて、この菌を原因とする食中毒が確認されたそうです。
熱に弱いという特徴があるので、肉などは十分に加熱してから食べる、生肉をつかった箸とは分けて食べる…など気をつけてください。
もし感染したと思われるなら病院に駆け込もう!!!
カンピロバクター

画像:農林水産省HPより
0.2~0.8 µm×0.5~5.0 µmサイズの細菌です。
- 家畜やペットなどの腸内に生息。主にニワトリの腸にいることは有名。
- 生焼けの鶏肉と食べて食中毒を起こすことが多い。
O157よりはマシかもしれませんが、それでも下痢や発熱、嘔吐があるので「肉は十分に加熱」しましょう!
鳥刺しとか生焼けの焼き鳥とか本当に怖いです。焼けてなさそうな肉は食べないのが吉。
サルモネラ菌

画像:農林水産省HPより
1885年に発見された桿菌です。サイズは0.7~1.5μm×2.0~5.0μmとのこと。
- ひび割れたニワトリの卵や、ウシ、ブタなどの動物の腸に生息している。犬や猫、カメなどの腸内や体表面を住処にすることもある。
- サルモネラ感染症という食中毒の原因になる。
- 発熱、腹痛、嘔吐、下痢を引き起こす。場合によっては1日10回以上も下痢をおこし、脱水症状を引き起こすことも。
- 子どもやお年寄りは重症化して、命に関わる。
とくに夏になるとサルモネラ菌による食中毒が流行るので知っている人は多いかも。乾燥や低温に強いので、冷凍食品に潜んでいることもあるらしいです。
予防策としては、熱に弱いので十分に加熱してから肉や卵を食べる。また、経口感染・接触感染するため、動物にさわったあとは手をしっかり洗うことを忘れずに。
ボツリヌス菌

画像:農林水産省HPより
強力な毒素を持ち、ボツリヌス症という食中毒をおこす細菌です。
- この病気にかかると、神経がマヒしてものが二重に見えたり、言葉が出にくくなったりすることがある。
- 空気がない場所が好き(嫌気性)で、缶詰・瓶詰などの中にいることもある。
1歳未満の赤ちゃんにはちみつを食べさせるのはダメ!って聞いたことありませんか?
はちみつを食べたことで乳児ボツリヌス症にかかることがあるから食べさせてはいけないんですね。
腸炎ビブリオ

画像:農林水産省HPより
1951年に見つかった細菌。0.4~0.9 µm×1.4~2.2 µmくらいの桿菌。
- 塩分を好む菌で、海の中、魚や貝にくっついている。塩分を食べて増える。
- 経口感染で、潜伏期間は12時間程度。
- この菌が体内に入ると、腸炎ビブリオ感染症という食中毒の原因となり、発熱、腹痛、嘔吐、下痢を引き起こす。
1950年に大阪でシラス干しを食べた人たちが集団食中毒になった事件がきっかけで発見されたそうです。
真水に弱いので、魚介類を食べる前に真水でよく洗うこと、調理道具も使用後はよく真水で洗うことが推奨されている。
熱も苦手なので、十分な加熱をするといいそうです。また、低温下でも元気がなくなるらしい。
その他重病の原因になる細菌
梅毒トレポネーマ
発見年:1905年、らせん菌
沢山の酸素がある場所では長生きできない(嫌気性?)。おもに性行為で感染する梅毒という病気の原因である。粘膜接触によって他人に感染する。感染力はとても強く、キスだけでもうつる可能性がある。
- 梅毒になると、数か月後に皮膚のあちこちに赤い発疹ができる。これがヤマモモという植物の実に似ていることから、ヤマモモの別名「楊梅」から「梅毒」と呼ばれるようになったとのこと。
- 感染を放置すると、病気が進行し、脳や神経に影響を及ぼし亡くなってしまう。江戸時代に梅毒が流行していた。
- 現在はペニシリンという薬(抗生物質)があるため、重症化することはほとんどなくなった。
マイコプラズマ
発見年:1908年、多形性菌
細菌の中でも特に小さく、形を自由に変えて体内に侵入してくる。マイコプラズマ肺炎という病気の原因。
- せき、頭痛、発熱、喘鳴(ひゅーひゅー、ぜいぜいという呼吸音)が主な症状。最初は熱が出たり、体がだるくなったりするが、やがて乾いた咳が続くようになる。
- 中耳炎など耳の病気や髄膜炎など、いろいろな合併症を引き起こすこともある。
- 潜伏期間は2~3週間で、飛沫感染、接触感染する。子どもへの感染が多いが、大人に感染することも珍しくない。感染力が強いので、広がりやすい。効く薬もあまり多くないとのことなので、手洗いうがいで予防。
A群レンサ球菌
発見年は不明、名前の通り球菌。
丸い球がくさりのようにつながっているので「レンサ球菌」。溶血性という名前の通り、赤血球に穴をあけて壊す細菌。普段から人間の喉や皮膚に生息しており、人間に対してしか作用しないとのこと。
- 感染すると、発熱、発疹、咽頭炎、とびひなどの症状が現れる。潜伏期間は2~5日で、飛沫・接触感染のほか、創傷感染もする。
- 劇症型溶血性レンサ球菌感染症を引き起こすこともあり、これによって筋肉や皮膚の組織を腐らせてしまう症状も知られている。
- 手洗いうがいで予防できるらしい。万が一感染したら、病院で薬を処方してもらえるが、しぶとい菌らしく、10日程度しばらく薬を飲み続ける必要がある。
結核菌
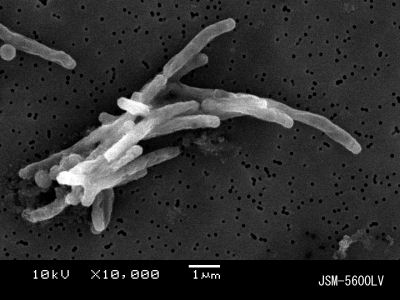
画像:東京都感染症予防センターより
発見年:1854年、桿菌
肺に入り込み、結核という病気を引き起こす細菌。昔は「国民病」として恐れられていた。普段は免疫によって発症することはないが、免疫力低下によって菌が増殖し、結核にかかりやすくなる。
- 発症によって、せき、たん、微熱、倦怠感、食欲不振などの症状が続く。進行すると、肺の中にいる菌が血流にのって他の場所に広がり、亡くなることも。潜伏期間は数か月~数十年にもなり、空気感染する。
- 今の日本でも年間2000人くらいは結核で亡くなっている。
- 日本では、赤ちゃんのときにBGCというワクチンを接種して、結核菌に対する免疫をつけている。その効果は10~15年と言われている。
- 睡眠をしっかりとる、適度な運動、バランスの良い食事など免疫力を高めることが大事。
補足:コレラ菌
コレラという病気を引き起こす菌で、結核と同じように何度か大流行した。重症化すると、激しい嘔吐や特徴的な下痢(お米のとぎ汁のような感じらしい)におそわれる。体が痙攣して目が落ち込む、頬が窪んだ顔立ちになって、最終的に死んでしまうこともある。
髄膜炎菌
発見年:1887年、球菌
自然界にはいない菌で、一部の人の鼻や喉に生息している。普段は何ともないが、たまに血流にのって脳や脊髄を保護している髄膜に侵入し、髄膜炎という病気を引き起こす。
- 日本で感染する人は少ないので、あまりなじみのない菌かもしれない。しかし、世界中では毎年30万人くらいが髄膜炎菌に感染している。特にアフリカ中央部は「髄膜炎ベルト」と呼ばれるほど患者数が多い。
- 髄膜炎菌が原因で髄膜炎になったとき、治療しなければ20%の確率で死ぬという結構危険な菌。
- 髄膜炎自体は他の菌などによっても起こる。朝は「風邪かな~?」くらいでも夜には重症化しているくらい進行が速いので注意。
- 潜伏期間は1~14日で、飛沫感染する。
- 15歳~19歳の若い人にかかりやすい病気であり、ワクチン接種による予防が推奨されている。
破傷風菌
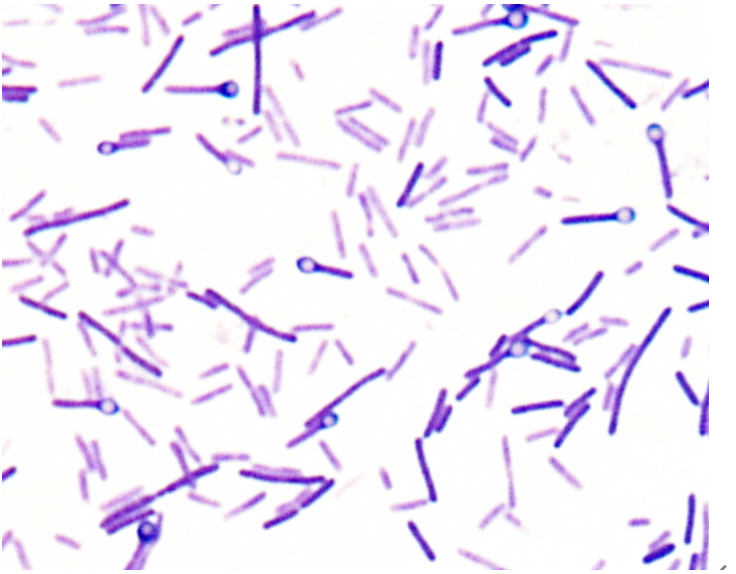
画像:国立感染症研究所より
発見年:1884年、桿菌
土や動物の腸の中に生息していて、傷口から体内に侵入し、神経をマヒさせる毒素を出すことによって破傷風という病気を引き起こす。この病気にかかると、開口障害、歩行障害、痙攣、筋肉収縮といった症状があらわれ、最終的に亡くなることもある。
- 錆びたクギを触る、交通事故にあう、動物にかまれたときに感染することもある。
- 潜伏期間は3~21日で、創傷感染する。嫌気性の菌なので、血が固まって傷口がふさがると増殖しやすい。
- 傷口を水で洗い流して消毒する、ワクチンを接種するなどの方法で対策できる。万が一感染してしまった場合、毒が神経細胞に作用してしまう前に、治療するのが大事。
その他のコラム








コメント